
经验 | PCI术后2天合并脑出血,怎么办?
主讲专家: 按照文章出现顺序依次为:王成钢;张新勇;毕齐;徐跃峤
讨论嘉宾:按照发言顺序依次为:史冬梅;李占全
报告会场:CMIT2015/跨学科峰会2
主题病例
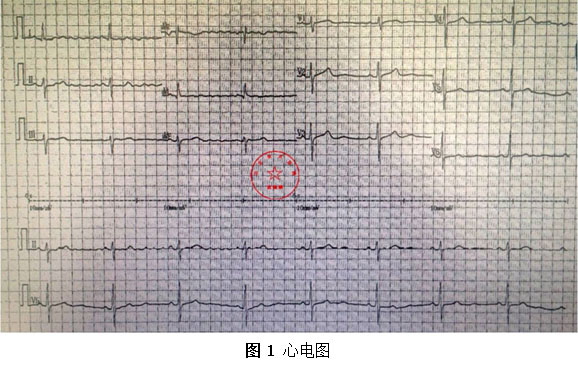
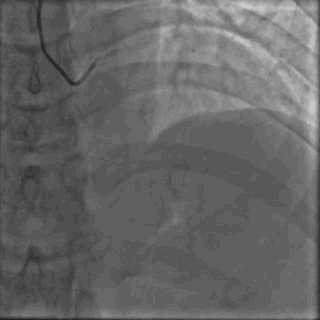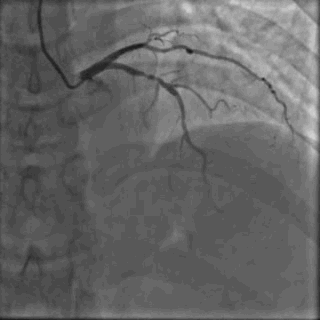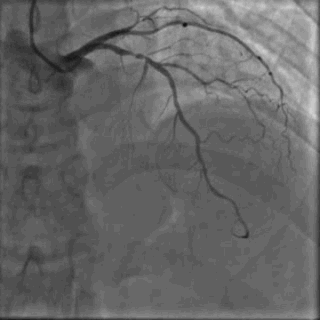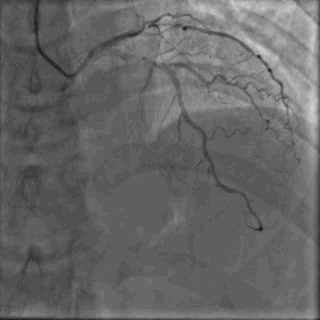
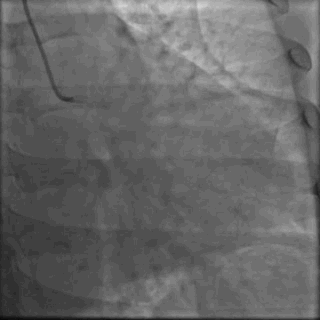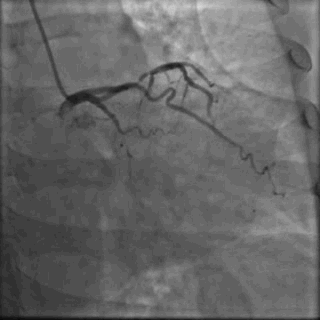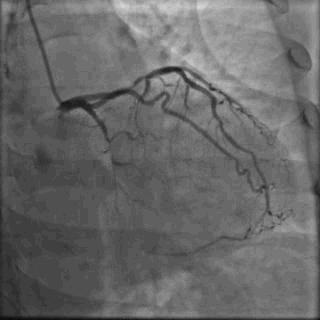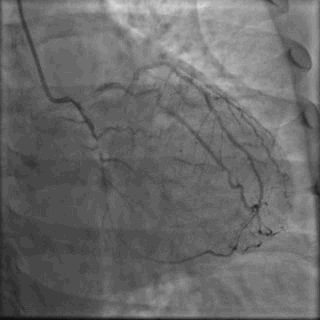
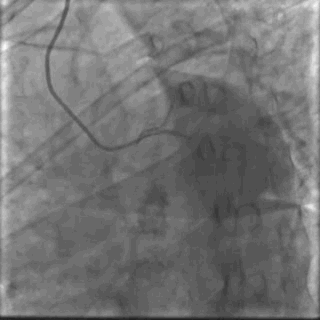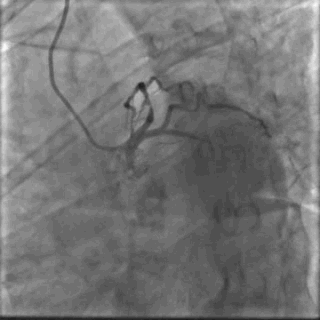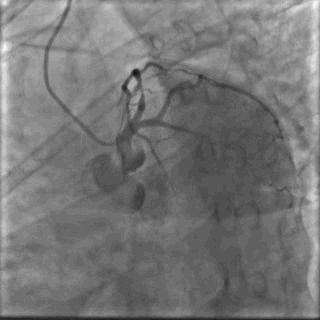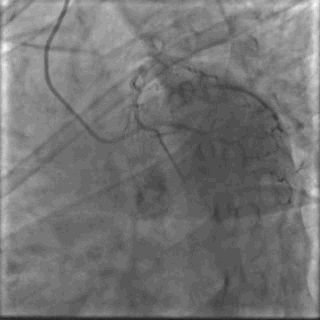
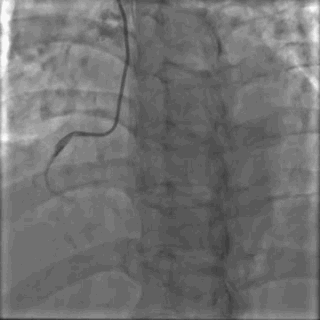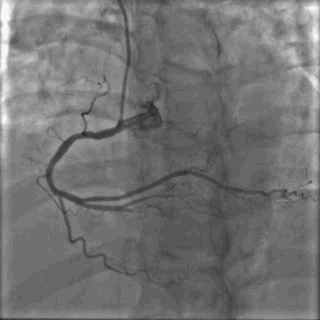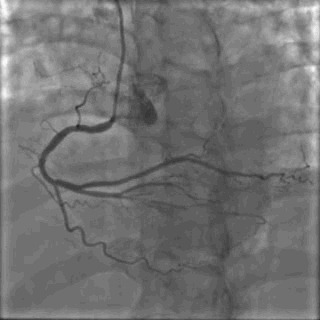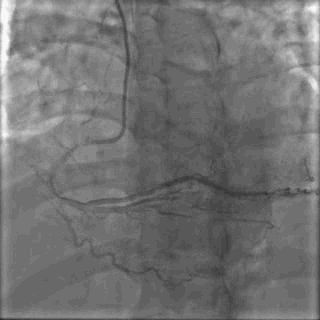
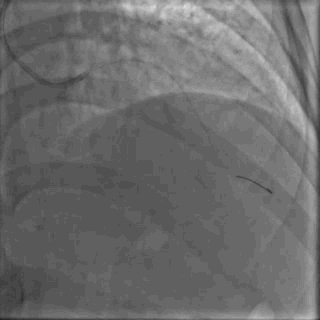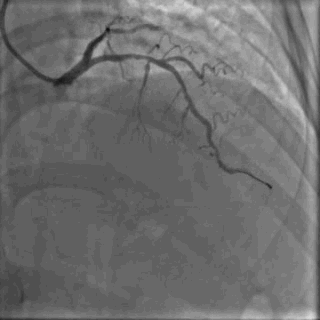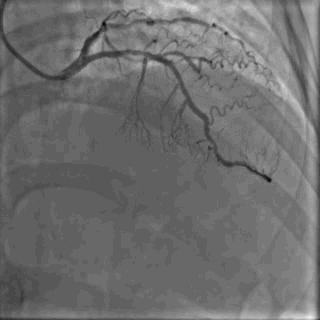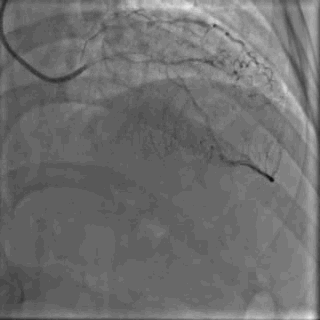
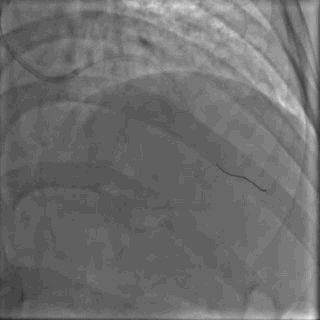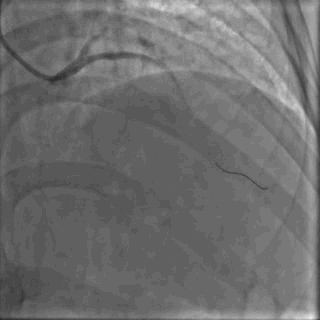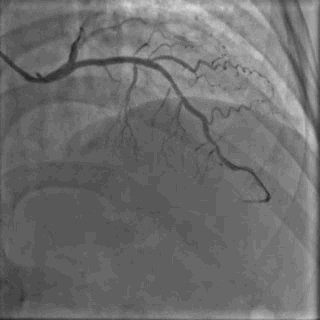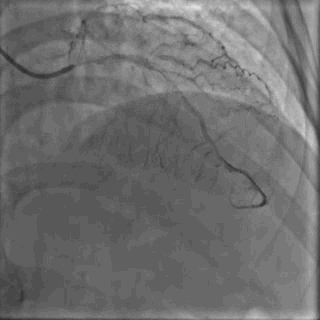
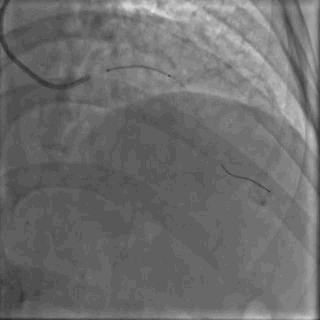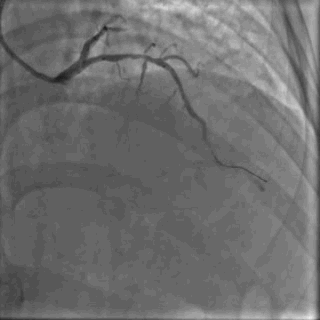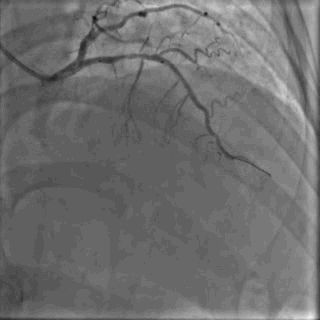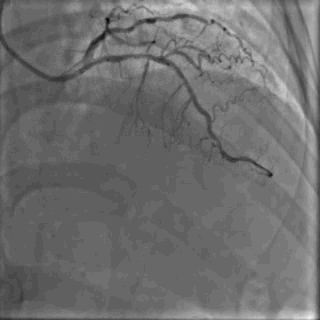
64岁女性,因“胸痛3年,加重5 d”入院。现病史:患者3年前无明确诱因出现胸闷、胸痛,持续1 h不缓解,于当地医院就诊,诊断为急性心肌梗死,保守治疗后出院。5 d前胸闷、胸痛症状加重,伴咽喉烧灼感。既往史:高血压病史,颈椎病病史,20年前因子宫肌瘤行子宫切除术。体格检查:血压150/80 mmHg,其余无明显异常。心电图如(图1)。超声心动图提示PCI术后,静息状态下未见明显室壁运动异常,左室舒张功能减低。入院诊断:不稳定性心绞痛陈旧性心肌梗死,高血压病2级极高危,心功能NYHA I级。诊疗经过:予阿司匹林100 mg Qd,氯吡格雷75 mg Qd,低分子肝素60 mg Q12h,福辛普利5 mg Qd,美托洛尔47.5 mg Qd,瑞舒伐他汀10 mg Qn,单硝酸异山梨酯50 mg Qd。预后及出血风险评分:Grace评分98分(中危),Crusade评分:42分(高危,出血风险11.9%)。行冠状动脉造影示:前降支(LAD)近中段狭窄80%,回旋支(LCX)完全闭塞(视频1)(视频2)(视频3)(视频4)。于LCX行球囊扩张术,于LAD置入1枚支架(视频5)(视频6)(视频7)。术中使用肝素6000 iu(60 kg),术后继续双联抗血小板治疗,其余药物同前。
术后第2天患者出现呕吐、失语等症状。
思考问题
1.PCI术后怀疑脑出血,心内科医生怎么办?
心内专家观点
脑出血是PCI术后的急性并发症,发生率低,死亡率高。北京安贞医院急诊危重症中心张新勇介绍,心内科医生要密切观察,迅速处理,建议应采取以下五项措施:
1.及时发现:早期发现脑出血的症状,急诊行头颅CT检查明确诊断。首发症状的不同与出血部位的不同有关,症状(如头晕、头痛、恶心、呕吐等)往往不典型,需要提高警惕性。
2.及时停药:①肝素或低分子肝素及血小板糖蛋白Ⅱb/Ⅲa抑制剂应立即停用;②氯吡格雷和阿司匹林,则需视患者的具体情况,至少停用一种,建议停用阿司匹林;③如果出血量较大,CT动态观察有继续出血,则应该停用所有抗血小板药和抗凝药。
3.及时会诊:请神经内科会诊协助评估病情及指导治疗,请神经外科会诊评估是否需要外科手术干预。
4.及时防治并发症:脱水、利尿,降颅压;抑酸、抗炎,预防消化道出血和感染;控制血压;胃肠减压预防吸入性肺炎。
5.及时恢复抗栓:恢复抗栓策略:①如果出血量不大,可严密观察下继续双抗血小板治疗;②CT动态观察没有继续出血,则停用阿司匹林,继续用氯吡格雷;③出血量较大,CT动态观察有继续出血,则应该停用所有抗血小板药和抗凝药;④停用双抗血小板药物5~7 d,如病情稳定,CT未见血肿继续扩大,可尽早恢复双抗血小板治疗。
针对本例患者的处理方案:行急诊头部CT,立即停用双抗和抗凝治疗,请神经内科协助诊疗及判断外科干预时机,对症处理并发症,病情稳定后恢复抗栓治疗。
总之,1.PCI术前评估缺血和出血风险是基础:应用GRACE和CRUSADE评分对患者缺血和出血风险进行危险分层,谨慎平衡缺血与出血风险,预防控制出血性并发症,争取临床最大获益。
2.PCI术后颅内出血个体化治疗十分关键:根据病情停用抗血小板、抗凝及对症治疗,根据颅内出血的部位与出血量决定治疗策略,根据恢复情况决定抗栓策略。
病例续(一)
行急诊头部CT,立即停用双抗和抗凝治疗,对症处理并发症,同时请神经内科协助诊疗及判断外科干预时机。
对症治疗:给予甘露醇250 ml Q8h静点,鲁米那0.1g Q8h肌注,德巴金0.5 g Bid口服以及营养支持治疗。
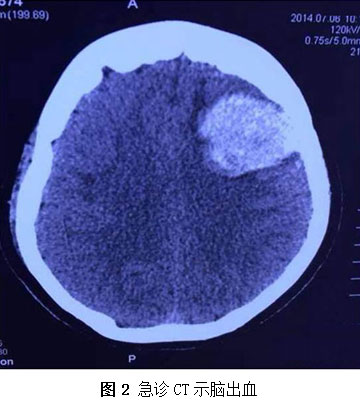
急诊CT示(图2):左侧额叶区见类圆形高密度灶,病灶大小为43.9 mm×33.2 mm,左脑室轻度轻度受压,移位变形,出血量约30 ml。
思考问题
2.脑出血后的处理,神内科医生有哪些建议?
神内专家观点
北京安贞医院神经内科毕齐介绍,抗血小板治疗是冠心病、卒中、外周血管疾病等多种疾病的共同防治基础。抗血小板治疗引起的出血属于继发性脑出血,后者占全部脑出血的15%~20%。
1.双重抗血小板治疗出血情况分析:与单一抗血小板治疗比较,双重抗血小板治疗并不额外增加脑出血的风险。PCI术后双抗治疗,脑出血的发生率较低,一旦发生将严重影响预后,死亡率较高。
2.目前脑出血指南的推荐意见:2015AHA/ASA、2014ESC欧美指南无相关建议,中国脑出血诊治指南(2014)关于上述问题有所描述:①使用抗栓药物发生脑出血时,应立即停药(Ⅰ级推荐,B级证据);②目前尚无有效药物治疗抗血小板相关的脑出血;③对于使用抗栓药物发生的脑出血,何时、如何恢复抗栓治疗需要进行评估,权衡利弊,结合患者具体情况决定(Ⅱ级推荐,C级证据)。
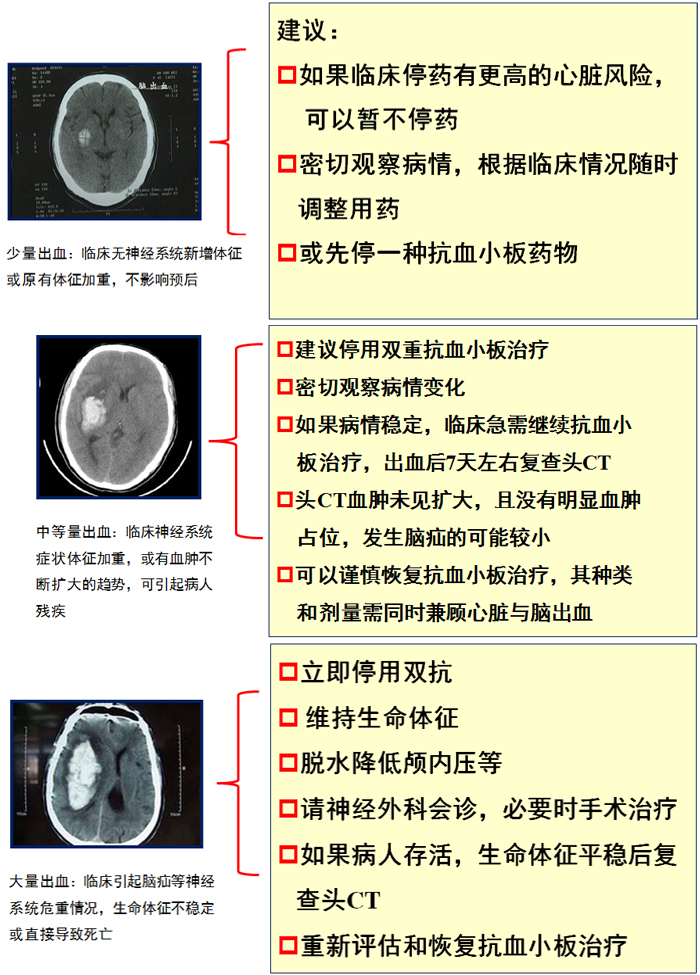
3.根据实际临床工作处理经验,参考意见如(表1)。
总之,PCI术后双抗是冠心病治疗之必须,双抗后脑出血发生率较低,但可严重影响预后。目前尚无有效的药物治疗抗血小板引起的脑出血,PCI术后双抗脑出血如何处理目前尚无充足证据,双抗后脑出血是否停药应具体分析,兼顾心脑。
神外专家观点
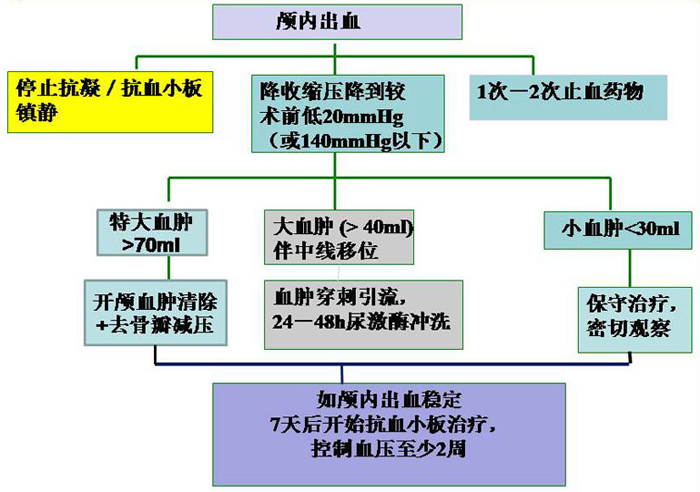
抗栓药物相关颅内出血的外科治疗,宣武医院神经外科徐跃峤介绍,我们医院总结的流程如(表2):即外科治疗方式的选择:量小(30~40 ml以内)可考虑保守治疗;中等量的血肿,可考虑创伤较小的方法;危及生命的血肿,尽量选择开颅血肿清除,必要时去骨瓣减压。
外科治疗主要方法:开颅血肿清除术、锥颅或钻孔血肿引流术+血肿腔置管血块溶解术、立体定向技术清除血肿、内镜血肿清除术。禁忌证:重度血小板减少;严重凝血异常;双瞳散大固定、无自主呼吸;心脏及其他脏器系统不能耐受手术。
手术效果主要受出血量及出血部位的影响,出血量20 ml以下生存率很高,50 ml以下很少引起严重意识障碍,60 ml以上死亡率会大大增加,而超过85 ml,预后差。脑叶和壳核出血,预后相对较好;丘脑部位的出血,预后相对较差。
出血后是否继续使用抗血小板药物?如果对出血血管已经栓塞,完全可以使用;如果仅行穿刺引流术,早期内还是建议停药。从神外科角度来看,尽管刚开始出血量20~30 ml,但出血可能仍在进展,停药24~48 h观察可能是更为安全的做法。
病例续(完)
请神内科会诊,无手术绝对适应证,建议保守治疗。
出血后第2天,复查CT示出血灶无明显变化,查血小板聚集实验AA10%,ADP41%。出血后第5天,给予氯吡格雷150 mg Bid入胃管,第6天开始氯吡格雷75 mg Qd口服。
3周后复查头颅CT示血肿吸收较好,患者无再发心血管事件,好转出院。
史冬梅(北京安贞医院):对于心内科医生来说,患者PCI术后双抗治疗出现脑出血,这是非常纠结的一个问题。因为虽然发病率不高,但是预后非常差。尽管有神内和神外科医生可以作为挽救患者生命的保证,但是从心内科的角度,脑出血的预防永远是第一位的。心内科的介入治疗作为始作俑者,首先,要把握好介入指证;其次,围术期不仅使用双抗,还会用到肝素、GPⅡb/Ⅲa受体拮抗剂、甚至用到四联,出血的风险明显加大。因此,术中、围术期、出院后的患者管理非常重要;此外,对于脑出血的患者,除了考虑抗栓治疗,血压、血脂、血糖等危险因素控制以及出血风险的评估都是非常重要的。
李占全(辽宁省人民医院):预防是第一位的,对于有易患因素,出血评分较高者,心内科医生要加强观察,及时发现,这点非常重要。对于轻微出血,应和神内科会诊,尽管指南都是各自学科的,没有跨学科的指南,但是基本原则一致,比较容易达成共识;对于较为严重的出血,决策权适当交给神经内科;对于更为严重的出血,则需要神经外科干预。期间,心内科医生需要全程参与,给予基础支持治疗。此外,需要根据患者具体情况进行具体分析,例如:对于左主干病变和单纯右冠或前降支病变,判断决策权重肯定不一样。
• PCI术后双抗治疗,脑出血的发生率较低,一旦发生将严重影响预后,死亡率较高
• 颅内出血的主要危险预测因素:高龄(>75岁)、女性、低体重、严重肾功能不全、6个月内发生胃肠道出血、心功能不全、糖尿病、有脑卒中病史、脑血管畸形、术中使用主动脉内球囊反搏、未控制的高血压(SBP>160 mmHg,DBP>110 mmHg)
• 心内科医生的职责好比“总经理”,对于出血风险较高者,要做到密切观察,迅速处理,做到“五个及时”:及时发现、及时停药、及时会诊、及时防治并发症、及时决策
• PCI术前评估缺血和出血风险是基础,PCI术后颅内出血个体化治疗十分关键
整理:郭淑娟
审校:冯斯婷
参考文献
版权声明 CMIT周刊版权所有,欢迎个人转发分享,其他任何媒体、网站转载须在醒目位置注明“转自CMIT周刊”。
推荐文章
行业新闻
实时热点

反思|一例PCI术后2月消化道出血辗转多科室的曲折经历
PCI术后消化道大出血,如何联合多学科优化诊疗?如何权衡血栓形成及出血风险?相信不少同道都曾面临这样的两难境地,本期《CMIT周刊》以一则PCI术后2月消化道出血的病例报告为线索,联合...
2017-03-18查看详情+