
多学科病例解析
反思 | 一例PCI术后2月消化道出血辗转多科室的曲折经历
主讲专家: 按照文章顺序依次为:余英;张杰;盛剑秋;濮欣;黄小勇;宋辉;陈方
讨论嘉宾:按照发言顺序依次为:葛长江;吴学思;陈方
报告会场:CMIT2015/跨学科峰会1
编者按PCI术后消化道大出血,如何联合多学科优化诊疗?相信不少同道都曾面临这样的两难境地。本文以一则“PCI术后2月消化道出血”病例为线索,联合多学科专家,从不同的视角分享经验与教训,敬请关注!
主题病例
61岁男性,主因“黑便7 h”入院,伴头晕,无呕血。
既往PCI(于前降支置入1枚支架)术后2月,规律服用阿司匹林0.1g Qd,氯吡格雷75 mg Qd。十二指肠球部溃疡史4年,Hp(+)。高血压病史8年。
入院查体:心率105次/min,血压95/60 mmHg,腹部查体无压痛及反跳痛,肠鸣音5次/min。血红蛋白113.0 g/L,肝肾功能、凝血、肿瘤标志物正常。
消化专家观点
1.如何识别消化道出血高危人群?
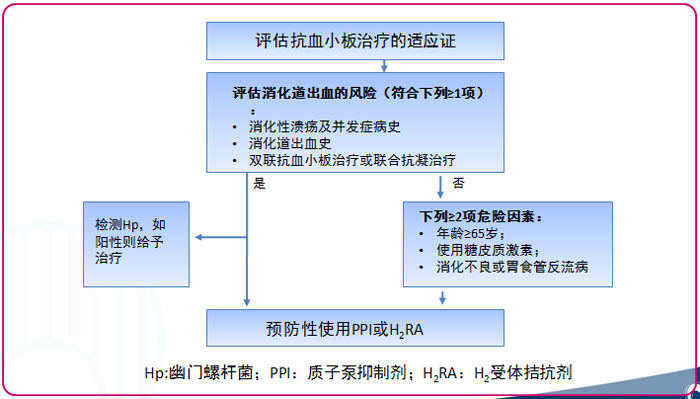
抗血小板治疗增加高危因素人群消化道出血的风险,主要影响因素:年龄≥65岁、幽门螺杆菌(Hp)感染,其他危险因素:吸烟史、高血压病史、血小板数量异常、肌酐升高和血红蛋白异常。2012中国专家共识建议:对消化道损伤高危人群进行筛查与预防(图1.减少抗血小板治疗患者消化道损伤的处理流程)。
2.是否需要加用止血药物治疗?
国内共识与指南认为:巴曲亭类、抗纤维蛋白溶解酶药等止血药物疗效尚未证实,不推荐作为一线药物使用。
3.是否有必要联合生长抑素治疗?
与其他药物或内镜治疗相比,生长抑素和奥曲肽未能更好改善患者临床结果。共识与指南指出,不推荐急性溃疡出血者常规使用生长抑素和奥曲肽。
4.抑酸剂治疗
预防:2012中国专家共识建议,质子泵抑制剂(PPI)是预防抗血小板药物相关消化道损伤的首选药物。高危患者可在抗血小板药物治疗的前6个月联合应用PPI,6个月后改为H2RA或间断服用PPI。
治疗:出血急性期8 mg/h持续泵入PPI维持48 h。
病例续(一)
给予紧急扩容、补液,PPI 8 mg/h泵入(注射用泮托拉唑),心电监护。
61岁男性,主因“黑便7 h”入院,伴头晕,无呕血。
既往PCI(于前降支置入1枚支架)术后2月,规律服用阿司匹林0.1g Qd,氯吡格雷75 mg Qd。十二指肠球部溃疡史4年,Hp(+)。高血压病史8年。
入院查体:心率105次/min,血压95/60 mmHg,腹部查体无压痛及反跳痛,肠鸣音5次/min。血红蛋白113.0 g/L,肝肾功能、凝血、肿瘤标志物正常。
思考问题
1.如何治疗?PPI药物如何选择?
消化专家观点
1.如何识别消化道出血高危人群?
抗血小板治疗增加高危因素人群消化道出血的风险,主要影响因素:年龄≥65岁、幽门螺杆菌(Hp)感染,其他危险因素:吸烟史、高血压病史、血小板数量异常、肌酐升高和血红蛋白异常。2012中国专家共识建议:对消化道损伤高危人群进行筛查与预防(图1.减少抗血小板治疗患者消化道损伤的处理流程)。
2.是否需要加用止血药物治疗?
国内共识与指南认为:巴曲亭类、抗纤维蛋白溶解酶药等止血药物疗效尚未证实,不推荐作为一线药物使用。
3.是否有必要联合生长抑素治疗?
与其他药物或内镜治疗相比,生长抑素和奥曲肽未能更好改善患者临床结果。共识与指南指出,不推荐急性溃疡出血者常规使用生长抑素和奥曲肽。
4.抑酸剂治疗
预防:2012中国专家共识建议,质子泵抑制剂(PPI)是预防抗血小板药物相关消化道损伤的首选药物。高危患者可在抗血小板药物治疗的前6个月联合应用PPI,6个月后改为H2RA或间断服用PPI。
治疗:出血急性期8 mg/h持续泵入PPI维持48 h。
病例续(一)
给予紧急扩容、补液,PPI 8 mg/h泵入(注射用泮托拉唑),心电监护。
思考问题
2.针对该患者情况,何时行胃镜检查?
消化内镜专家观点
1.内镜检查时机?
对于急性消化道出血的患者,我国的指南建议应尽早在出血后24~48h内进行检查,低血压及失血性休克不是内镜检查的的绝对禁忌。
2.是否内镜干预?
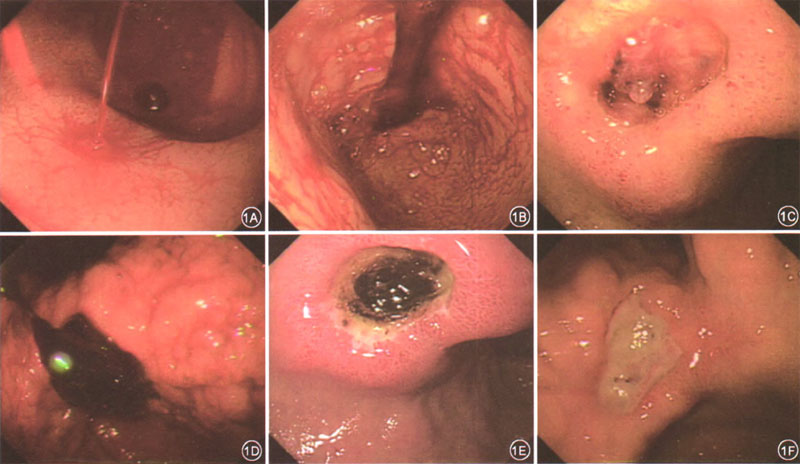
是否内镜干预取决于Forrest分级及内镜表现。我国指南推荐对Forrest分级Ⅰa~Ⅱb的出血病变行内镜下止血治疗(图2.消化性溃疡Forrest分级及内镜表现:1A Ⅰa 喷射样出血,1B Ⅰb 活动性渗血,1C Ⅱa,溃疡见裸露血管,1D Ⅱb 溃疡附着血凝块,1E Ⅱc 溃疡有黑色基地,1F Ⅲ溃疡基底洁净)。
病例续(二)
24 h内行急诊胃镜示十二指肠球腔可见大量新鲜血液,冲洗后见十二指肠球部后壁巨大溃疡。根据溃疡出血Forrest分级,该患者存在活动性渗血,Ⅰb。根据ROCKALL再出血和死亡危险性评分系统,患者评分7分(高危):年龄为60~79岁:1分,心动过速:1分,合并冠心病:2分,有十二指肠溃疡:1分,活动性出血:2分(图3.Rockall再出血和死亡危险性评分)。
胃镜下予1:10000肾上腺素粘膜下注射,凝血酶及止血胶局部喷洒。患者溃疡面大、周围粘膜肿胀,不适宜使用钛夹进行治疗。
1.内镜检查时机?
对于急性消化道出血的患者,我国的指南建议应尽早在出血后24~48h内进行检查,低血压及失血性休克不是内镜检查的的绝对禁忌。
2.是否内镜干预?
是否内镜干预取决于Forrest分级及内镜表现。我国指南推荐对Forrest分级Ⅰa~Ⅱb的出血病变行内镜下止血治疗(图2.消化性溃疡Forrest分级及内镜表现:1A Ⅰa 喷射样出血,1B Ⅰb 活动性渗血,1C Ⅱa,溃疡见裸露血管,1D Ⅱb 溃疡附着血凝块,1E Ⅱc 溃疡有黑色基地,1F Ⅲ溃疡基底洁净)。
病例续(二)
24 h内行急诊胃镜示十二指肠球腔可见大量新鲜血液,冲洗后见十二指肠球部后壁巨大溃疡。根据溃疡出血Forrest分级,该患者存在活动性渗血,Ⅰb。根据ROCKALL再出血和死亡危险性评分系统,患者评分7分(高危):年龄为60~79岁:1分,心动过速:1分,合并冠心病:2分,有十二指肠溃疡:1分,活动性出血:2分(图3.Rockall再出血和死亡危险性评分)。
胃镜下予1:10000肾上腺素粘膜下注射,凝血酶及止血胶局部喷洒。患者溃疡面大、周围粘膜肿胀,不适宜使用钛夹进行治疗。
思考问题
3.治疗完美了吗?是否需要及时行介入栓塞治疗?
介入专家观点
1.介入治疗的指证?
适应证:各种原因所致的难治性的消化道出血,经血管造影检查发现有明确的消化道出血直接征象者。
禁忌证:无绝对禁忌证,重要脏器严重功能不全,严重感染者等为相对禁忌证。
造影时机:对于急性消化道出血,主张在出血活动期行血管造影检查或急诊造影检查;对于反复发作的出血,不需强调在出血活动期进行,以免延误病情。
2.介入治疗的具体方法?
栓塞治疗:目前最常使用,是比较确切的止血方法。药物灌注治疗:对于少数不明原因的活动性出血的患者可以尝试性的使用缩血管药物灌注止血。介入微创技术是一种可以选择的、快速有效的方法,但不是首选。
病例续(完)
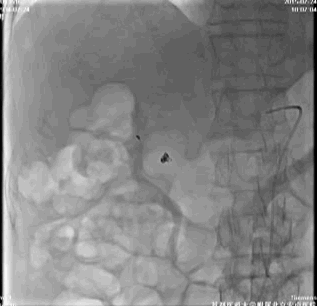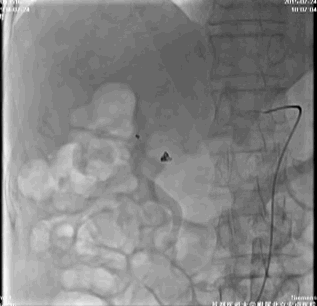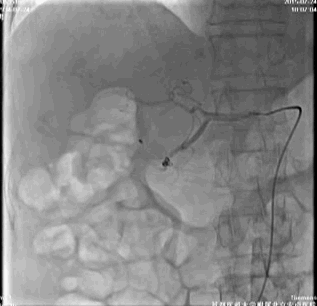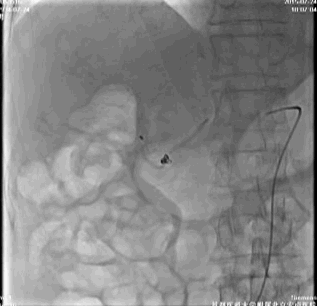
考虑该患者胃镜下治疗后的再出血风险大,请介入治疗科行腹腔动脉造影,胃十二指肠动脉周围可见染色剂着色,进行弹簧圈栓塞治疗(视频1)。
停用双抗,给予普通肝素持续泵入,监测APTT并维持于50~70s。术后第7天,患者出血停止,恢复氯吡格雷,口服泮托拉唑,并建议门诊根除Hp。出院时HGB 101 g/L,患者遵嘱服药。
出院1个月后HGB 98 g/L,门诊复查两次便OB(+)。复查胃镜:十二指肠球部溃疡(S1)。肠镜检查发现结肠肿物和息肉,病理提示为腺癌和管状腺瘤,转入普外科。
1.介入治疗的指证?
适应证:各种原因所致的难治性的消化道出血,经血管造影检查发现有明确的消化道出血直接征象者。
禁忌证:无绝对禁忌证,重要脏器严重功能不全,严重感染者等为相对禁忌证。
造影时机:对于急性消化道出血,主张在出血活动期行血管造影检查或急诊造影检查;对于反复发作的出血,不需强调在出血活动期进行,以免延误病情。
2.介入治疗的具体方法?
栓塞治疗:目前最常使用,是比较确切的止血方法。药物灌注治疗:对于少数不明原因的活动性出血的患者可以尝试性的使用缩血管药物灌注止血。介入微创技术是一种可以选择的、快速有效的方法,但不是首选。
病例续(完)
考虑该患者胃镜下治疗后的再出血风险大,请介入治疗科行腹腔动脉造影,胃十二指肠动脉周围可见染色剂着色,进行弹簧圈栓塞治疗(视频1)。
停用双抗,给予普通肝素持续泵入,监测APTT并维持于50~70s。术后第7天,患者出血停止,恢复氯吡格雷,口服泮托拉唑,并建议门诊根除Hp。出院时HGB 101 g/L,患者遵嘱服药。
出院1个月后HGB 98 g/L,门诊复查两次便OB(+)。复查胃镜:十二指肠球部溃疡(S1)。肠镜检查发现结肠肿物和息肉,病理提示为腺癌和管状腺瘤,转入普外科。
思考问题
4.对于药物及内镜止血均不满意的病例,我们又能怎么做呢?
外科专家观点
1.外科手术的适应证?
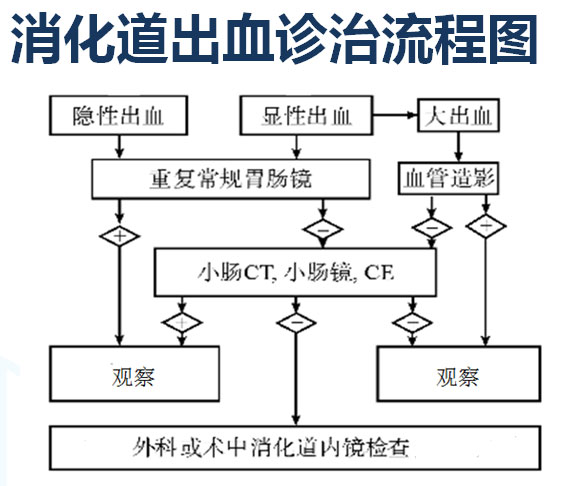
经快速输血补液仍难以维持血流动力学稳定、行内镜治疗和介入治疗无效的患者,应给予急诊手术治疗。只要内外科医生及时沟通,协同合作,大多数消化道止血是可控的(图4.消化道出血诊治流程)。
2.PCI术后双抗患者如何选择外科手术时机?
对于PCI术后发现消化道肿瘤的患者,如果患者已置入药物洗脱支架,外科手术可于PCI术后3个月进行;如果置入裸金属支架,可以提前至1个月。
1.外科手术的适应证?
经快速输血补液仍难以维持血流动力学稳定、行内镜治疗和介入治疗无效的患者,应给予急诊手术治疗。只要内外科医生及时沟通,协同合作,大多数消化道止血是可控的(图4.消化道出血诊治流程)。
2.PCI术后双抗患者如何选择外科手术时机?
对于PCI术后发现消化道肿瘤的患者,如果患者已置入药物洗脱支架,外科手术可于PCI术后3个月进行;如果置入裸金属支架,可以提前至1个月。
心内科专家观点
1.如何应对DAPT期间的出血,是否停药?
2009年中国专家共识指出:首先,结合出血特点治疗出血;其次,评估支架内血栓与出血风险,决定抗栓治疗策略:①低再出血风险,继续DAPT治疗;②高再出血风险,阿司匹林加PPI,根据病情给予氯吡格雷;③消化道持续出血,停止DAPT,每日评估出血风险。
停用DAPT应在心内科医师的指导下,停用DAPT时需考虑的高危因素:支架类型、支架部位、左室功能、双抗的持续时间等。
2.如果停药,何时恢复DAPT?
非静脉曲张上消化道出血(NVUGIB)亚太共识推荐,满足以下条件,即可恢复抗血小板药物:①血流动力学稳定;②不输血情况下,血红蛋白稳定;③BUN不继续升高;④肠鸣音不活跃;⑤便潜血转阴(非必须条件)。
1.如何应对DAPT期间的出血,是否停药?
2009年中国专家共识指出:首先,结合出血特点治疗出血;其次,评估支架内血栓与出血风险,决定抗栓治疗策略:①低再出血风险,继续DAPT治疗;②高再出血风险,阿司匹林加PPI,根据病情给予氯吡格雷;③消化道持续出血,停止DAPT,每日评估出血风险。
停用DAPT应在心内科医师的指导下,停用DAPT时需考虑的高危因素:支架类型、支架部位、左室功能、双抗的持续时间等。
2.如果停药,何时恢复DAPT?
非静脉曲张上消化道出血(NVUGIB)亚太共识推荐,满足以下条件,即可恢复抗血小板药物:①血流动力学稳定;②不输血情况下,血红蛋白稳定;③BUN不继续升高;④肠鸣音不活跃;⑤便潜血转阴(非必须条件)。
专家点评
葛长江:本例治疗过程比较曲折,从源头说起,4年前十二指肠球部溃疡史,Hp(+),如果冠心病临床情况稳定,则先处理消化道问题,介入治疗可以暂缓;如果是不稳定性心绞痛或ACS,还可以选择PTCA、裸金属支架、生物可降解支架甚至2015年ESC提出的针对出血高危的新型支架(抗栓治疗在3个月以内);如果已经选择了支架,出血风险比血栓风险大,还可以使用PPI。这些都是非常好的选择,不至于后面出现这么多问题。PCI术是把双刃剑,预防大于治疗,策略比技术更重要。
吴学思:任何一种医疗手段都有可能带来损害,包括任何一个检查。衡量利弊,把预防做在前面。
陈方:尽管对于PCI术后双抗治疗引起的消化道出血,已有上述的诊治手段,但无论消化科、介入科或外科治疗,均有自己的适应证及局限性,患者可能经历所有技术带来的局限性。临床医生应该有两个基本认识,通过我的努力能够给患者带来多大的获益;随着技术的发展,技术难度在增加,随之风险也在增加,需要不断的探讨获益和风险。
要点总结
· 识别消化道出血的高危人群,预防性使用PPI可降低胃肠道不良事件发生风险
· 应尽早在出血后24~48 h内进行内镜检查和(或)治疗
葛长江:本例治疗过程比较曲折,从源头说起,4年前十二指肠球部溃疡史,Hp(+),如果冠心病临床情况稳定,则先处理消化道问题,介入治疗可以暂缓;如果是不稳定性心绞痛或ACS,还可以选择PTCA、裸金属支架、生物可降解支架甚至2015年ESC提出的针对出血高危的新型支架(抗栓治疗在3个月以内);如果已经选择了支架,出血风险比血栓风险大,还可以使用PPI。这些都是非常好的选择,不至于后面出现这么多问题。PCI术是把双刃剑,预防大于治疗,策略比技术更重要。
吴学思:任何一种医疗手段都有可能带来损害,包括任何一个检查。衡量利弊,把预防做在前面。
陈方:尽管对于PCI术后双抗治疗引起的消化道出血,已有上述的诊治手段,但无论消化科、介入科或外科治疗,均有自己的适应证及局限性,患者可能经历所有技术带来的局限性。临床医生应该有两个基本认识,通过我的努力能够给患者带来多大的获益;随着技术的发展,技术难度在增加,随之风险也在增加,需要不断的探讨获益和风险。
要点总结
· 识别消化道出血的高危人群,预防性使用PPI可降低胃肠道不良事件发生风险
· 应尽早在出血后24~48 h内进行内镜检查和(或)治疗
· 停用DAPT时需考虑的支架内血栓风险因素:支架类型、支架部位、支架技术、左心室功能、置入时间等
整理:郭淑娟
审校:冯斯婷
参考文献
版权声明 CMIT周刊版权所有,欢迎个人转发分享,其他任何媒体、网站转载须在醒目位置注明“转自CMIT周刊”。
推荐文章
行业新闻
实时热点

反思|一例PCI术后2月消化道出血辗转多科室的曲折经历
PCI术后消化道大出血,如何联合多学科优化诊疗?如何权衡血栓形成及出血风险?相信不少同道都曾面临这样的两难境地,本期《CMIT周刊》以一则PCI术后2月消化道出血的病例报告为线索,联合...
2017-03-18查看详情+