53岁男性,因“发作性胸痛半年,1天前做肠镜诱发胸痛”入院。
危险因素:高血压病、吸烟。
GRACE评分:111分,CRUSADE评分:6分。
术前抗栓方案:阿司匹林+氯吡格雷。
术前血压控制平稳。术前硝酸酯静滴,后出现头痛,停止静点后头痛消失。
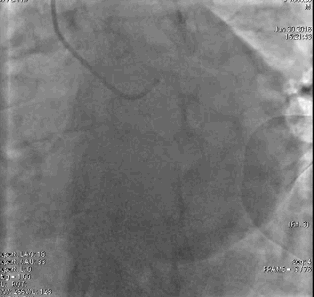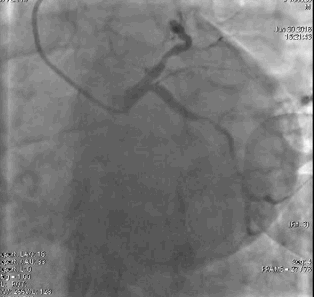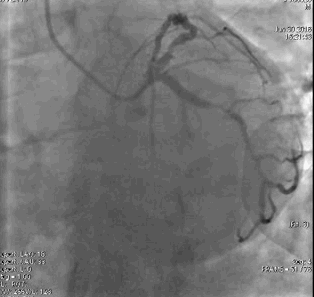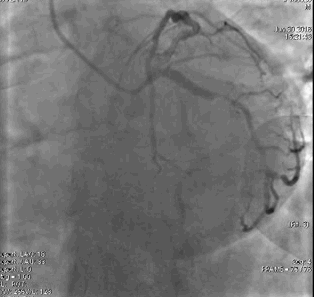
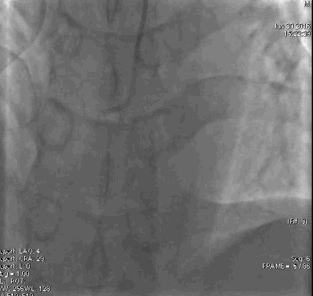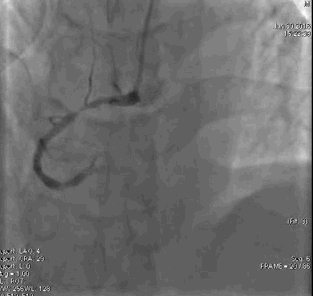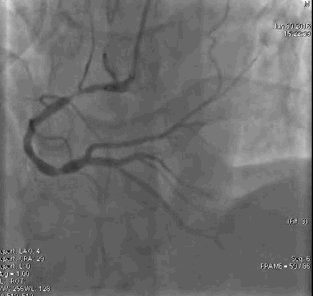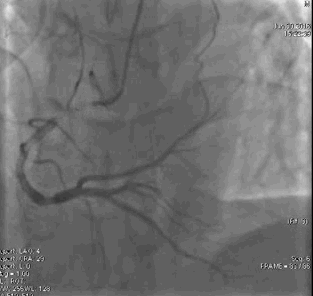
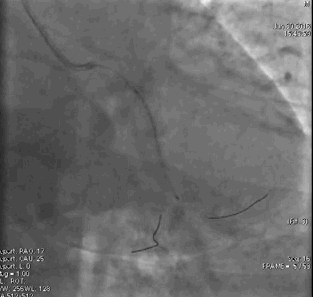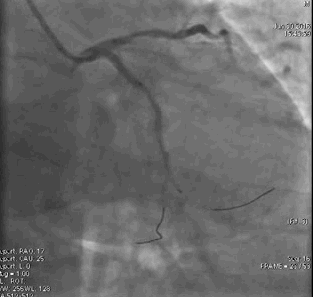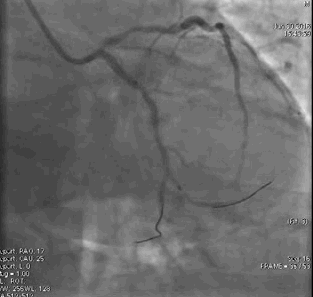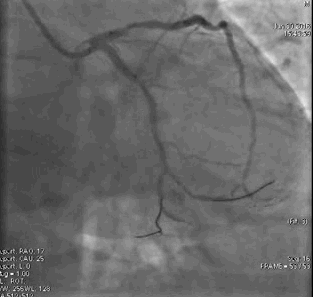
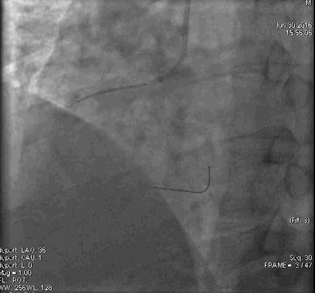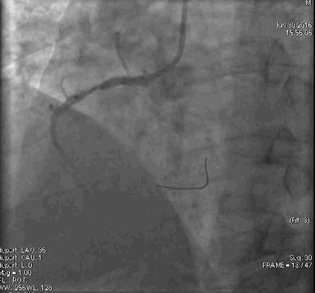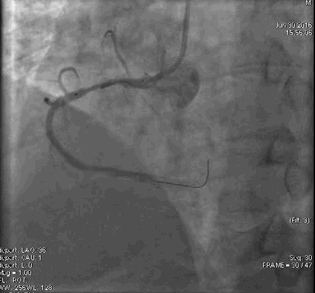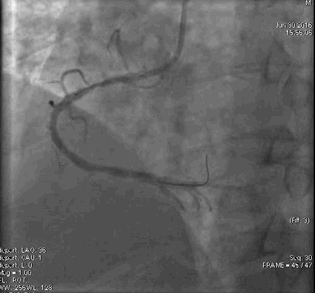
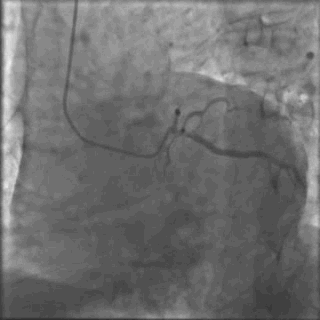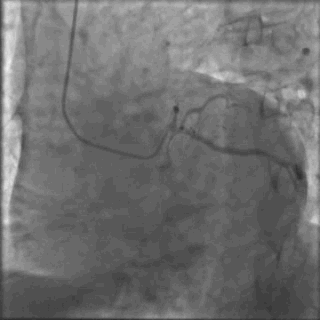
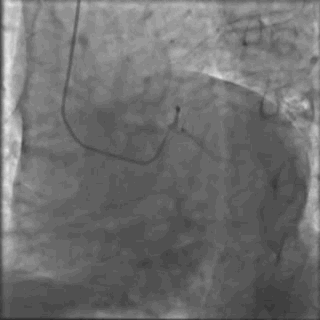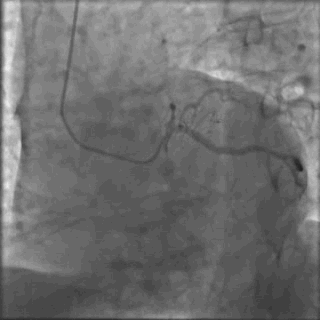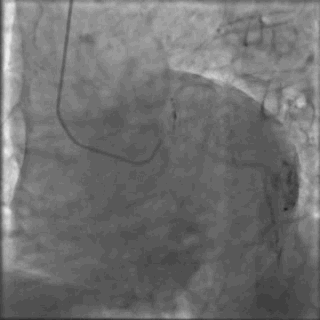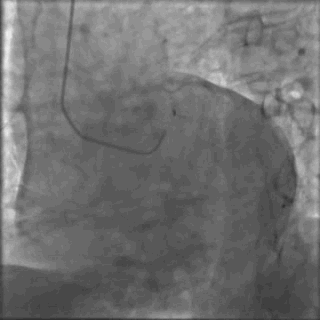
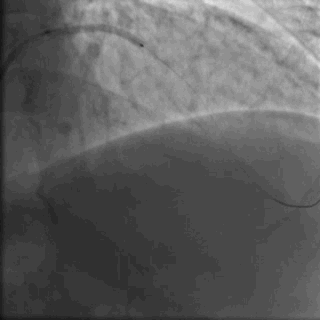
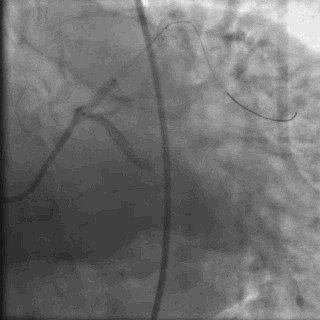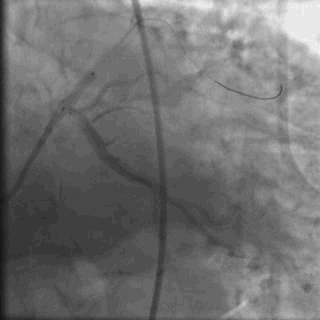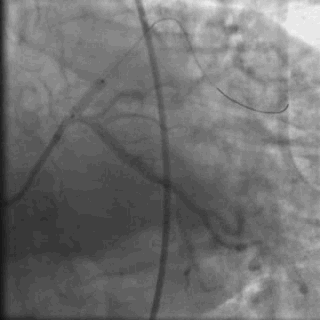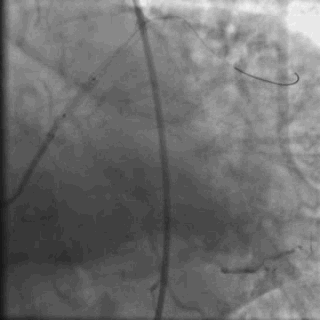
行冠脉造影(
冠脉造影1)(
冠脉造影2)。于LCX置入1枚2.5×38 mm支架,于RCA近段置入1枚3.5×24 mm支架,于RCA远段置入1枚3.5×20 mm支架(
PCI1)(
PCI2)。
术中、术后抗栓方案
术中:肝素70 iu/kg,盐酸替罗非班10 ml静推,6 ml/h持续泵入。
术后:盐酸替罗非班6 ml/h持续泵入。
术中、术后病情变化及处理
术中:在处理RCA的时候出现头痛,考虑可能是硝酸甘油引起的头痛。
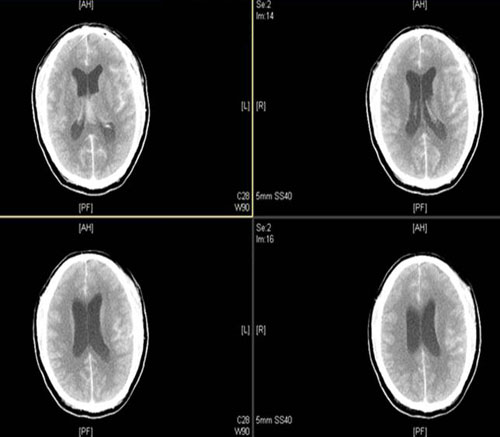
术后:回病房1小时后,头痛加剧、烦躁、大汗、呕吐,血压最高SBP200 mmHg、颈强直。停盐酸替罗非班泵入。立即请神经内科会诊,行紧急头颅CT检查(
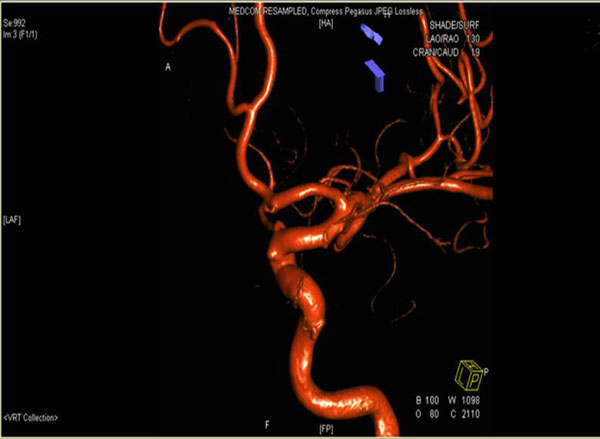
头颅CT),提示广泛蛛网膜下腔出血。急诊脑血管造影提示颅内动脉瘤(右侧颈内动脉眼动脉段)(
脑血管造影)。
诊疗经过及转归
行脑室穿刺置管引流术,收入脑科ICU,持续引流,停抗栓药物,半月后加氯吡格雷。
住院33天后出院。出院后3月复查脑血管造影提示:右侧颈内动脉动脉瘤(眼动脉段)、颅内其他动静脉未见异常。
(病例汇报者:陆军总医院田新利)
59岁男性,主诉:间断胸痛2年,加重20天。
既往史:高血压30年;近4年来反复出现5次脑梗死。2年前服用双抗治疗后出现消化道出血。
个人史:吸烟40年,40支/日;饮酒30余年,250~300 g/日。
体格检查
BP 124/82 mmHg,心率71次/分,心音低钝,未闻杂音。神经系统检查:右侧肢体肌力Ⅴ-。
实验室检查
TnI 0.01 ng/mL,TC 3.67 mmol/L,LDL-c 1.96 mmol/L,HDL-C 0.98 mmol/L,Cre 144.6 umol/L,eGFR 57 ml/(min.1.73m2),BNP 29 pg/ml。
氯吡格雷DNA位点测定:CYP2C19 GG;PON1:AG;ABCB1:CT(突变杂合子,肠道吸收稍减弱)。
辅助检查
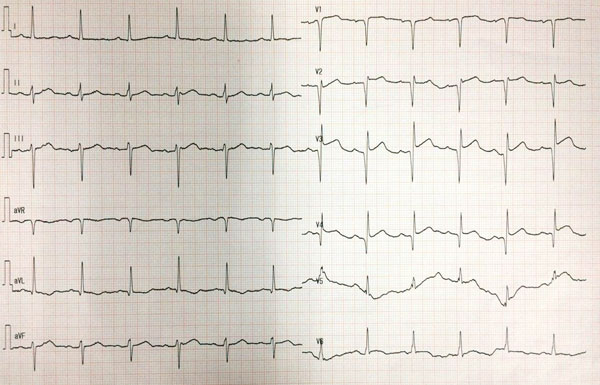
心电图
(
心电图)
超声心动图:LVDD 65 mm,LVEF 40%;前间隔中间段至心尖、左心室各壁心尖段、左室下壁基底段心肌变薄,运动及增厚率明显减低,左室心尖室壁瘤26×23mm。
外周血管情况:双侧桡、尺动脉多发斑块;双侧颈动脉、锁骨下动脉多发斑块;右侧髂总动脉瘤样扩张,双侧髂动脉可见段及双下肢动脉多发斑块;双侧胫前动脉中远段重度狭窄近闭塞股浅动脉中远中度狭窄。
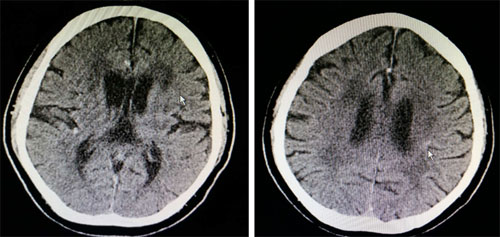
头颅CT:左侧颞叶、双侧侧脑室前后角、两侧基底节及放射冠区多发片状低密度灶(
头颅CT)。
诊断
冠心病
不稳定性心绞痛
陈旧前壁心肌梗死
心脏扩大
心功能Ⅱ级(NYHA)
高血压3级(极高危)
慢性肾功能不全(Ⅲ期)
多发脑梗死
诊疗经过
Crusade评分36分,出血风险8.1%。
术前给予阿司匹林、氯吡格雷,同时强化应用PPI药物。
冠脉造影(
冠脉造影1)(
冠脉造影2),术中使用比伐芦定抗凝。
Euroscore:5,Syntax score:25.5。穿刺桡动脉,选择EBU 3.75指引导管,先后使用Fielder XT、Fielder XT-R、Gaia 1导丝不能通过病变,改用Gaia 3通过病变。使用2.0×15mm球囊(Sprinter)预扩张,于LM-LAD依次置入3.0×38mm、3.5×15mm两枚支架(Xience),使用3.5×15mm球囊(NC Trek)后扩张
(PCI1)(PCI2)。术中抗凝药物改为肝素。
术后抗栓策略:PERCEISE-DAPT评分:43,出血风险:4.14%。选择术后6个月双抗治疗策略。
(病例汇报者:北京安贞医院王建龙)
首都医科大学附属北京世纪坛医院神经内科付睿介绍,ACS合并缺血性卒中患者预后不良,抗栓治疗非常重要。
REACH研究共纳入45 227例患者,其中26 389例基线确诊为CAD。在这些患者当中,4460例伴CVD病史(2969例伴卒中史,1491例伴TIA史)。结果显示具有CVD病史的CAD患者心血管事件风险更高。
PLATO研究分析显示,与既往无卒中/TIA病史的患者相比,既往有卒中/TIA病史的患者缺血事件及出血事件发生率均增加。
REACH研究:既往有卒中/TIA史的CAD患者较无此既往史者,出血风险显著更高,尤其出现非致死出血性卒中风险增加达76%。卒中史增加颅内出血风险,第一年尤为显著。
Gulf RACE-2登记研究:共计纳入7930例ACS患者,0.7%在住院期间发生卒中,随访患者院内及1年临床结局,结果显示ACS继发卒中者出血风险显著升高。
OASIS两项研究的汇总分析,共纳入NSTEACS患者18151例,随访6个月卒中发生率,发生卒中的危险因素及对患者临床结局的影响,结果显示ACS发生卒中者6个月死亡风险明显增高。
总之,ACS合并卒中患者的缺血、出血风险相并行,缺血与出血平衡需贯彻治疗选择的始终。
解放军总医院第一附属医院心内科黄党生介绍,ACS合并缺血性脑卒中,由于病情复杂、缺乏相关临床数据,目前各大指南并无统一治疗建议。
急性缺血性脑卒中(发病2周内)合并ACS
同时处于急性缺血性脑卒中和STEMI溶栓时间窗的可尝试进行溶栓治疗。
选择rt-PA或尿激酶进行溶栓的时间窗不同。
脑卒中指南不建议双联抗血小板治疗,若行溶栓或PCI术可能面临较高脑出血风险。
陈旧缺血性脑卒中合并ACS
既往有缺血性卒中的ACS患者具有更高的死亡率、再次脑梗死的发生率,接受PCI治疗也较少。与保守治疗比较,陈旧性卒中合并ACS行PCI术相对安全,但脑出血发生率较高。
介入时代如何合理抗血小板及抗凝治疗,即影响了临床决策,又影响了患者预后,需要更多的考量,建议多学科综合评估。
吉林大学中日联谊医院
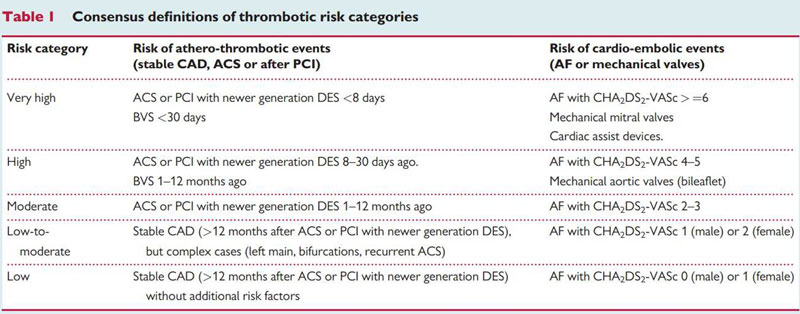
心内科杨萍介绍,对于既往脑出血合并ACS患者,建议根据缺血及出血相关评估,决定患者的临床治疗策略。
缺血和出血风险评估
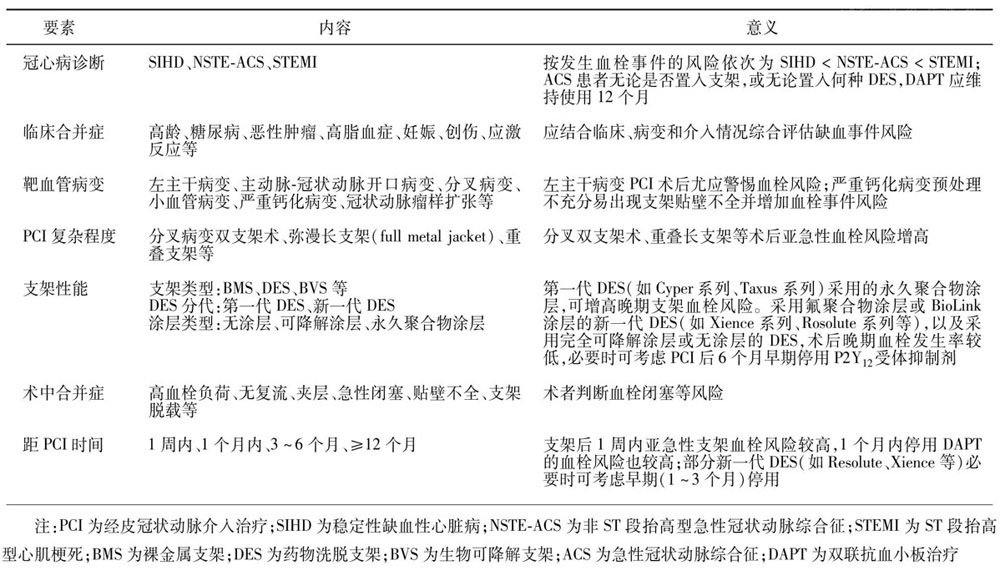
表1 缺血相关评估的主要内容和意义
表2 出血相关评估的主要内容和意义
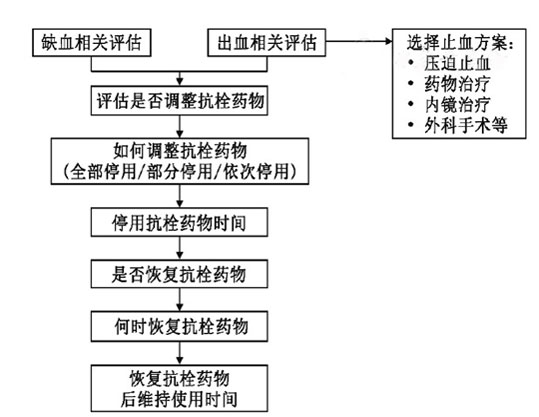
表3 ACS患者抗栓治疗合并出血的临床决策路径
抗血小板治疗与脑出血复发
抗血小板治疗会增加脑出血的风险,何时再启抗栓治疗?目前尚仅有观察性临床研究。纳入对象为脑出血后因缺血性心脑血管病而需行抗血小板治疗的患者,结果显示抗血小板治疗并未增加脑出血复发率,仅有个别研究显示脑叶出血后使用阿司匹林后可能增加再次出血风险,但抗血小板治疗可降低总体血管事件的发生率。因此,抗血小板治疗启动时机应个体化(
表4)。
抗凝治疗与脑出血复发
抗凝治疗出现脑出血的风险约为0.2%/年,而停用抗凝治疗的房颤患者中发生缺血性卒中的风险约为4%~18%/年。是否重新启动抗凝治疗取决于随后发生动脉或静脉血栓栓塞的风险、脑出血复发风险及患者整体状况,须个体化。
中国人民解放军总医院老年
心内科刘宏斌介绍,理想的抗栓药物是既治疗了缺血事件,又避免了出血事件。目前,临床上常用的P2Y12受体拮抗剂有氯吡格雷、替格瑞洛和普拉格雷,其疗效和安全性有何差异?应如何选择?
优选氯吡格雷?
CAPRIE研究显示,对于卒中亚组患者,氯吡格雷获益高于阿司匹林。
CHARISMA研究共纳入9478例既往卒中/MI/PAD的患者,结果显示氯吡格雷联合阿司匹林获益高于阿司匹林,双联相比单用阿司匹林,出血风险无明显增加。
替格瑞洛VS氯吡格雷
PLATO研究:既往TIA/卒中的亚组分析显示,替格瑞洛组心血管事件发生率更低,替格瑞洛组全因死亡率更低,两组出血事件无显著差别。
美国FDA回应PLATO研究:在既往有脑血管疾病的ACS患者(脑血管疾病、颈动脉疾病、椎基底动脉疾病),替格瑞洛组发生脑血管事件的概率是氯吡格雷组的2倍多,同时出血事件也明显增加,尤其是致死性颅内出血。
亚洲人群SOCRATES研究:在降低卒中、MI或死亡的复合终点事件方面,替格瑞洛并不优于阿司匹林,且较阿司匹林并不能显著降低缺血性卒中,其临床净获益也并不优于阿司匹林。替格瑞洛与阿司匹林安全性终点事件相似。该研究提示在亚洲人群,替格瑞洛的作用及安全性还需评估。
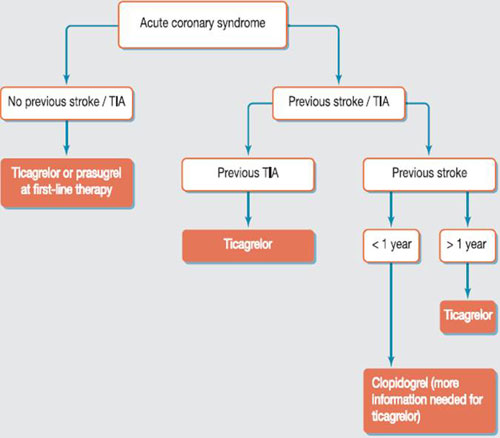
根据多项替格瑞洛与氯吡格雷的对比研究,有学者(Gregory Ducrocq等)提出了以下提议(
表5)。该提议被我国《急性冠状动脉综合征抗栓治疗合并出血防治多学科专家共识》采纳:合并TIA的ACS患者使用P2Y12受体抑制剂优选替格瑞洛,卒中发生1年内的建议氯吡格雷,卒中超过1年者仍选替格瑞洛。有脑出血史者不建议使用替格瑞洛。
替格瑞洛在ACS合并TIA/卒中亚组的相关研究相对较少,考虑到替格瑞洛在预防卒中方面并不强于氯吡格雷(PLATO研究),且出血风险高于氯吡格雷,因此在合并TIA/卒中的患者中需谨慎选择。
考虑到替格瑞洛的出血风险,国内外指南及共识将其列为颅内出血禁忌。
普拉格雷VS氯吡格雷
2016 ACC/AHA冠心病患者双联抗血小板治疗指南:对于有既往卒中/TIA史的患者,普拉格雷不建议使用。
2015 ESC NSTEMI-ACS指南:既往卒中/TIA史为普拉格雷的禁忌证。
2015中国NSTEMI-ACS指南:以往卒中和(或)/TIA并准备行PCI的患者,用普拉格雷作为双重抗血小板治疗可能有害。
总之,ACS合并TIA/卒中,各国指南及共识均不推荐普拉格雷。
总结
ACS患者合并TIA/卒中史是患者发生颅内出血的高危因素。因此出血尤其是颅内出血是抗血小板治疗面临的主要挑战。相比阿司匹林和新型P2Y12抑制剂(替格瑞洛及普拉格雷),氯吡格雷的疗效更加确切,安全性较好,可优先选择。
替格瑞洛在多项ACS相关研究中均证实相比氯吡格雷能进一步降低心血管事件风险,但其高出血风险不能忽略,尤其在亚洲人群。仍需进一步大规模的RCT研究确定其疗效及安全性。
相比氯吡格雷及替格瑞洛,普拉格雷的出血风险更高,临床获益更低,在合并TIA及卒中的ACS患者中,不考虑应用。