
多学科病例解析
当心力衰竭遭遇肾功能不全,如何兼顾心肾疾病的双重挑战?
主讲专家:王国勤;李虹伟;程虹;谌贻璞
讨论嘉宾:
报告会场:CMIT2017/MDT联合诊室4
编者按急性失代偿性心力衰竭导致的急性肾损害(AKI)发生率高达24%~45%,急性心肾综合征将导致患者住院时间延长,全因死亡率增加。如何兼顾心肾功能不全的双重挑战?如何合理使用利尿剂?何时启动血液净化治疗?本期《CMIT周刊》特邀心内、肾内专家重点讲解上述问题,敬请关注!
主题病例
42岁男性,反复胸闷2年余,发现血肌酐升高半年余。
现病史:近2年劳累和活动后反复出现胸闷,持续数分钟,休息后可好转。半年前行冠脉CTA示前降支重度狭窄,右冠中-重度狭窄,并发现SCr 441.6μmol/L,尿蛋白15.9 g/d,ALB 28.5 g/L。近半年频繁反复发作胸闷,SCr逐渐升至960μmol/L。
既往史:糖尿病病史3年,应用胰岛素治疗,未监测。发现血压高1年,平素140/90 mmHg。
体格检查
贫血貌,血压167/100 mmHg,颈静脉无充盈,双肺呼吸音清,未闻及干湿性啰音,心律齐,心界向左下扩大,各瓣膜听诊区无杂音,双下肢对称性可凹性水肿。
实验室检查
血常规:WBC 8.15 G/L,HGB 89 g/L,LYM 0.8 G/L。
尿常规:蛋白+++,RBC 0~3/HP。
尿蛋白:12.3 g/d(入院尿量2200 ml)。
生化:ALB 26.4 g/L,SCr 951μmol/L,血糖4.64 mmol/L,TG 1.24 mmol/L,CHO 2.91 mmol/L,血钾4.8 mmol/L,Ca 1.96 mmol/L,P 2.09 mmol/L。
心肌标志物及酶学:TnI 0.04,CK-MB 1.7 ng/ml,Myo 80.7 ng/ml。
BNP 304 pg/ml。
IgG 6.1 mg/L,IgA及IgM正常,血尿免疫固定电泳、补体、RF正常。
ANA、抗ds-DNA抗体、ANCA、抗GBM抗体、抗PLA-2R抗体均阴性。
辅助检查
肾脏彩超:左肾9.5×4.3×4.1cm;右肾9.6×4.1×4.4 cm。
肾动脉彩超:未见肾动脉开口处狭窄。
眼底:糖尿病眼底Ⅲ期,高血压视网膜病变Ⅳ期。
超声心动图:节段性室壁运动异常、左心增大、室间隔增厚、主动脉瓣反流(轻度)、左室舒张功能减低。
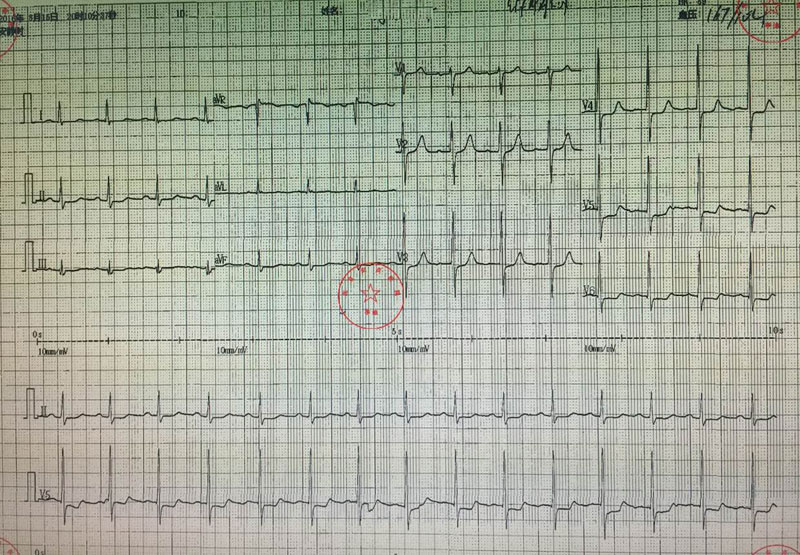
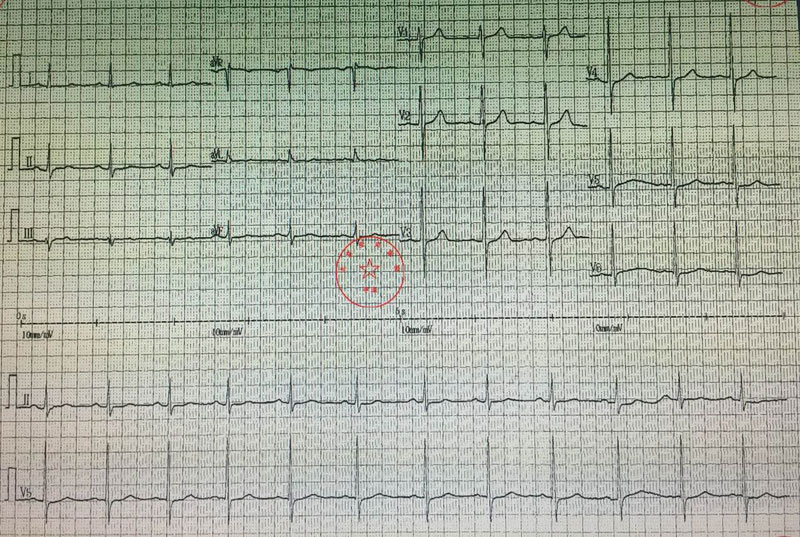
心电图:(图1 胸闷发作时心电图)(图2 胸闷缓解时心电图)。
诊疗经过
该患者既往糖尿病史、高血压病史、眼底改变、肾病综合征、夜尿病史长、发现血肌酐升高半年、无尿量减少以及贫血、双肾体积不大等。提示慢性肾功能不全,拟行肾脏替代治疗。
入院后反复发作胸闷,心电图ST段动态变化,冠脉CTA明确冠脉重度狭窄,心肌标志物及酶学无动态变化。心内科医生考虑肾功能差,建议药物保守治疗。
治疗方案
·股静脉置管,行血液透析,同时纠正贫血
·监测血糖,调整胰岛素用量
·氯吡格雷、低分子肝素、阿托伐他汀、氨氯地平、培哚普利、美托洛尔、单硝酸异山梨酯
之后患者病情平稳,血压130/70 mmHg、心率70次/分、空腹血糖7 mmol/L,未再发作胸闷、胸痛。
病情变化(入院后第7天)
患者再次感胸闷及胸骨后压榨样痛,濒死感,持续约10余分钟,给予硝酸甘油泵入后症状减轻,随后出现发热,伴畏寒、寒颤,感憋气,咳嗽、咳血痰,不能平卧。
T 38.9℃,血压123/79 mmHg,心率113次/分,双肺呼吸音粗,双肺均可闻及湿啰音。
心肌标志物:TnI 4.95 ng/ml,CK-MB 51.6 ng/ml,Myo 322.1 ng/ml。
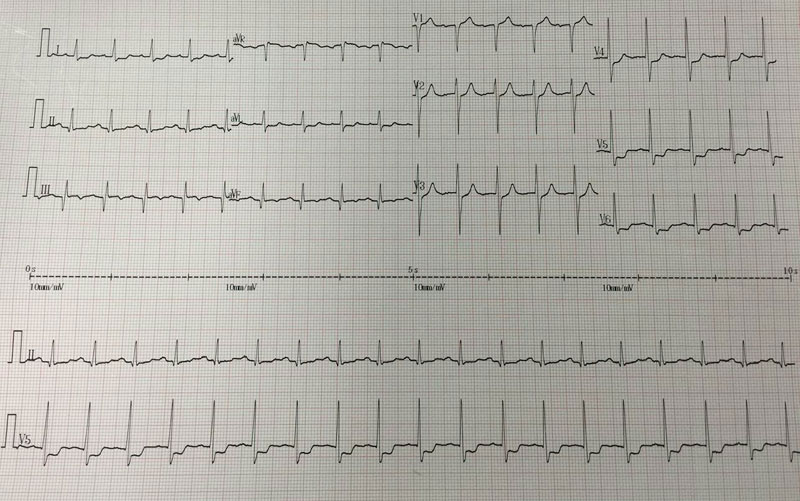
心电图(图3)。
血常规:WBC 17.55 G/L,中性89.4%,HGB 89 g/L。
血气分析:PH 7.45,PCO2 34.2 mmHg,PO2 50.3 mmHg。
血培养:金黄色葡萄球菌。
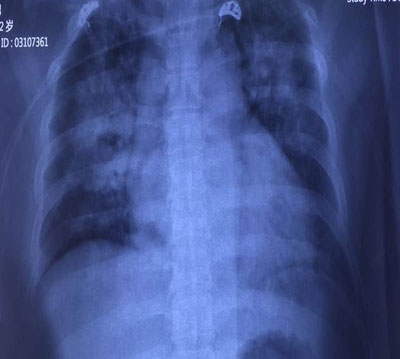
胸片(图4)
其他:BNP 1763 pg/ml,PCT 5.04。
治疗方案
·持续硝酸异山梨酯泵入
·氯吡格雷75 mg qd,低分子肝素
·阿托伐他汀20 mg qn
·美托洛尔6.25 mg bid
·速尿
胸闷仍间断发作,不能完全平卧,血压85~105/60~65 mmHg,心率95~110次/分,尿量迅速减少至无尿。考虑患者肾功能差、血流动力学不稳定、急性心衰发作,暂缓PCI治疗。
·给予利奈唑胺600 mg q12h,阿莫西林克拉维2.4 g q12h
·因无法耐受无创呼吸机,给予吸氧8~10 L/min
·降温、化痰平喘治疗
T 38.5℃,伴畏寒,双肺湿啰音明显,PO2 65 mmHg,SaO2 90%~98%,胸片示肺部片状影加重。
病情分析
首先,该患者肾衰竭、无尿,需要维持水、电解质平衡;其次,急性心肌梗死、血流动力学不稳定、急性心衰,需要维持血流动力学;同时存在严重感染、菌血症,需要清除炎症因子。
治疗策略
·每日CRRT
·每次至少治疗12h
·低脱水速度100~120 ml/h,脱水量1000~1600 ml
·高置换量40 ml/kg/h
疗效
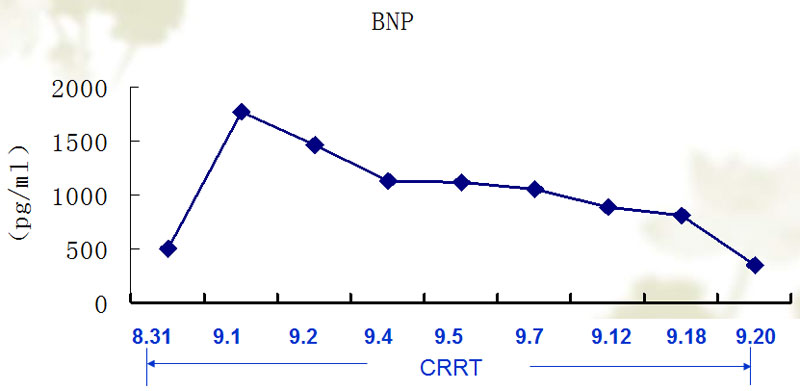
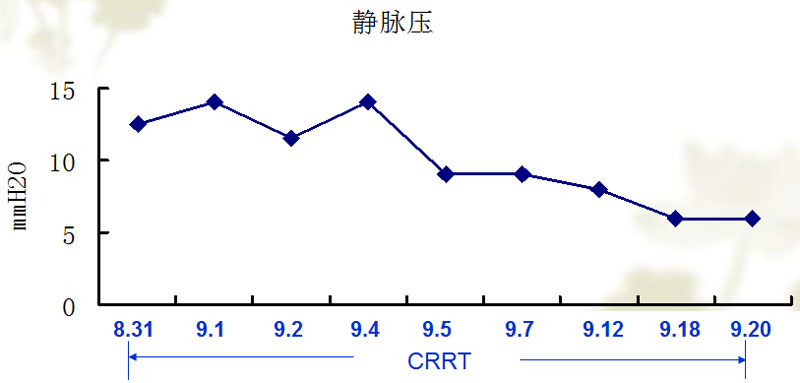
患者胸痛逐渐缓解,CRRT过程中未出现胸闷及胸痛症状。(表1 BNP变化趋势)(表2 静脉压变化趋势)
停用硝酸异山梨酯泵入,改为口服单硝酸异山梨酯片。继续给予氯吡格雷、他汀、美托洛尔。
患者生命体征平稳,血压105~115/70~75 mmHg,心率60~70次/分。
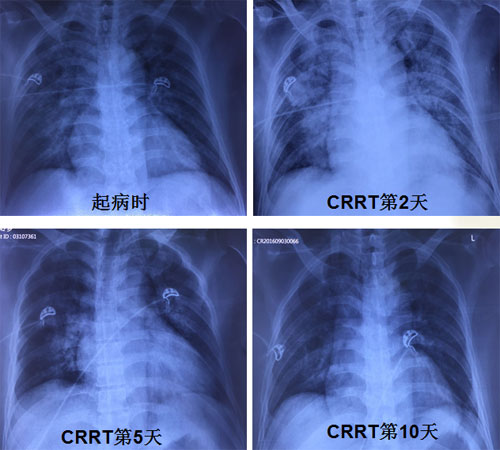
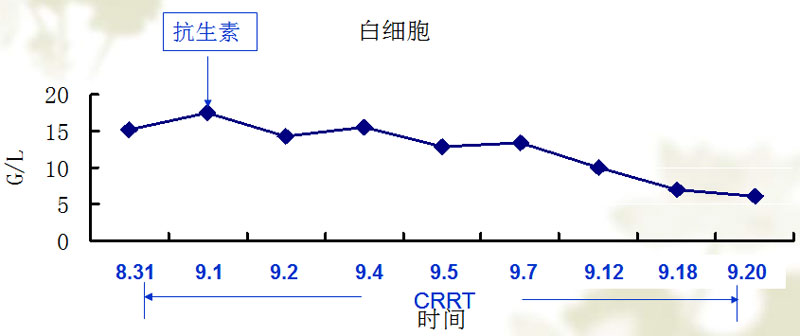
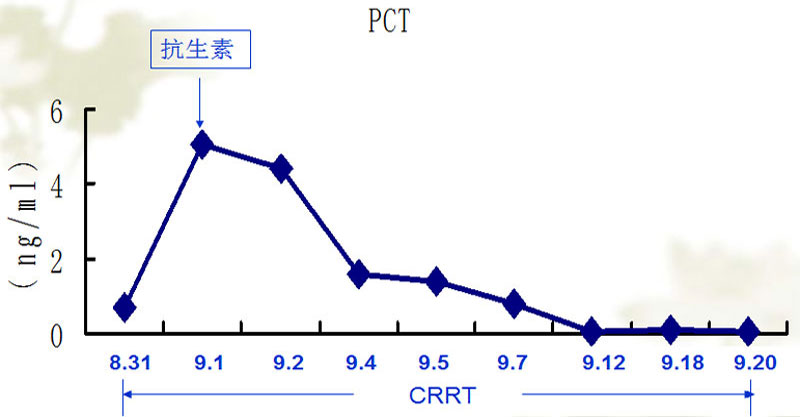
应用抗生素及CRRT治疗3天,体温恢复正常。咳嗽及咳痰好转,双肺呼吸音清。(表3 白细胞变化趋势)(表4 PCT变化趋势)(图5 胸片变化)
抗生素治疗14天停用,复查血培养阴性。血气分析:PH 7.44,PCO2 32 mmHg,PO2 85 mmHg(吸氧1 L/min)。
患者生命体征平稳、活动耐力增加,心衰及呼吸衰竭好转,尿量未恢复。已行腹膜透析置管术,拟两周后行PCI治疗。
42岁男性,反复胸闷2年余,发现血肌酐升高半年余。
现病史:近2年劳累和活动后反复出现胸闷,持续数分钟,休息后可好转。半年前行冠脉CTA示前降支重度狭窄,右冠中-重度狭窄,并发现SCr 441.6μmol/L,尿蛋白15.9 g/d,ALB 28.5 g/L。近半年频繁反复发作胸闷,SCr逐渐升至960μmol/L。
既往史:糖尿病病史3年,应用胰岛素治疗,未监测。发现血压高1年,平素140/90 mmHg。
体格检查
贫血貌,血压167/100 mmHg,颈静脉无充盈,双肺呼吸音清,未闻及干湿性啰音,心律齐,心界向左下扩大,各瓣膜听诊区无杂音,双下肢对称性可凹性水肿。
实验室检查
血常规:WBC 8.15 G/L,HGB 89 g/L,LYM 0.8 G/L。
尿常规:蛋白+++,RBC 0~3/HP。
尿蛋白:12.3 g/d(入院尿量2200 ml)。
生化:ALB 26.4 g/L,SCr 951μmol/L,血糖4.64 mmol/L,TG 1.24 mmol/L,CHO 2.91 mmol/L,血钾4.8 mmol/L,Ca 1.96 mmol/L,P 2.09 mmol/L。
心肌标志物及酶学:TnI 0.04,CK-MB 1.7 ng/ml,Myo 80.7 ng/ml。
BNP 304 pg/ml。
IgG 6.1 mg/L,IgA及IgM正常,血尿免疫固定电泳、补体、RF正常。
ANA、抗ds-DNA抗体、ANCA、抗GBM抗体、抗PLA-2R抗体均阴性。
辅助检查
肾脏彩超:左肾9.5×4.3×4.1cm;右肾9.6×4.1×4.4 cm。
肾动脉彩超:未见肾动脉开口处狭窄。
眼底:糖尿病眼底Ⅲ期,高血压视网膜病变Ⅳ期。
超声心动图:节段性室壁运动异常、左心增大、室间隔增厚、主动脉瓣反流(轻度)、左室舒张功能减低。
心电图:(图1 胸闷发作时心电图)(图2 胸闷缓解时心电图)。
诊疗经过
该患者既往糖尿病史、高血压病史、眼底改变、肾病综合征、夜尿病史长、发现血肌酐升高半年、无尿量减少以及贫血、双肾体积不大等。提示慢性肾功能不全,拟行肾脏替代治疗。
入院后反复发作胸闷,心电图ST段动态变化,冠脉CTA明确冠脉重度狭窄,心肌标志物及酶学无动态变化。心内科医生考虑肾功能差,建议药物保守治疗。
治疗方案
·股静脉置管,行血液透析,同时纠正贫血
·监测血糖,调整胰岛素用量
·氯吡格雷、低分子肝素、阿托伐他汀、氨氯地平、培哚普利、美托洛尔、单硝酸异山梨酯
之后患者病情平稳,血压130/70 mmHg、心率70次/分、空腹血糖7 mmol/L,未再发作胸闷、胸痛。
病情变化(入院后第7天)
患者再次感胸闷及胸骨后压榨样痛,濒死感,持续约10余分钟,给予硝酸甘油泵入后症状减轻,随后出现发热,伴畏寒、寒颤,感憋气,咳嗽、咳血痰,不能平卧。
T 38.9℃,血压123/79 mmHg,心率113次/分,双肺呼吸音粗,双肺均可闻及湿啰音。
心肌标志物:TnI 4.95 ng/ml,CK-MB 51.6 ng/ml,Myo 322.1 ng/ml。
心电图(图3)。
血常规:WBC 17.55 G/L,中性89.4%,HGB 89 g/L。
血气分析:PH 7.45,PCO2 34.2 mmHg,PO2 50.3 mmHg。
血培养:金黄色葡萄球菌。
胸片(图4)
其他:BNP 1763 pg/ml,PCT 5.04。
治疗方案
·持续硝酸异山梨酯泵入
·氯吡格雷75 mg qd,低分子肝素
·阿托伐他汀20 mg qn
·美托洛尔6.25 mg bid
·速尿
胸闷仍间断发作,不能完全平卧,血压85~105/60~65 mmHg,心率95~110次/分,尿量迅速减少至无尿。考虑患者肾功能差、血流动力学不稳定、急性心衰发作,暂缓PCI治疗。
·给予利奈唑胺600 mg q12h,阿莫西林克拉维2.4 g q12h
·因无法耐受无创呼吸机,给予吸氧8~10 L/min
·降温、化痰平喘治疗
T 38.5℃,伴畏寒,双肺湿啰音明显,PO2 65 mmHg,SaO2 90%~98%,胸片示肺部片状影加重。
病情分析
首先,该患者肾衰竭、无尿,需要维持水、电解质平衡;其次,急性心肌梗死、血流动力学不稳定、急性心衰,需要维持血流动力学;同时存在严重感染、菌血症,需要清除炎症因子。
治疗策略
·每日CRRT
·每次至少治疗12h
·低脱水速度100~120 ml/h,脱水量1000~1600 ml
·高置换量40 ml/kg/h
疗效
患者胸痛逐渐缓解,CRRT过程中未出现胸闷及胸痛症状。(表1 BNP变化趋势)(表2 静脉压变化趋势)
停用硝酸异山梨酯泵入,改为口服单硝酸异山梨酯片。继续给予氯吡格雷、他汀、美托洛尔。
患者生命体征平稳,血压105~115/70~75 mmHg,心率60~70次/分。
应用抗生素及CRRT治疗3天,体温恢复正常。咳嗽及咳痰好转,双肺呼吸音清。(表3 白细胞变化趋势)(表4 PCT变化趋势)(图5 胸片变化)
抗生素治疗14天停用,复查血培养阴性。血气分析:PH 7.44,PCO2 32 mmHg,PO2 85 mmHg(吸氧1 L/min)。
患者生命体征平稳、活动耐力增加,心衰及呼吸衰竭好转,尿量未恢复。已行腹膜透析置管术,拟两周后行PCI治疗。
(病例汇报者:北京安贞医院肾内科 王国勤)
0 条评论
版权声明
CMIT周刊版权所有,欢迎个人转发分享,其他任何媒体、网站转载须在醒目位置注明“转自CMIT周刊”。
CMIT周刊版权所有,欢迎个人转发分享,其他任何媒体、网站转载须在醒目位置注明“转自CMIT周刊”。
推荐文章
行业新闻
实时热点

反思|一例PCI术后2月消化道出血辗转多科室的曲折经历
PCI术后消化道大出血,如何联合多学科优化诊疗?如何权衡血栓形成及出血风险?相信不少同道都曾面临这样的两难境地,本期《CMIT周刊》以一则PCI术后2月消化道出血的病例报告为线索,联合...
2017-03-18查看详情+